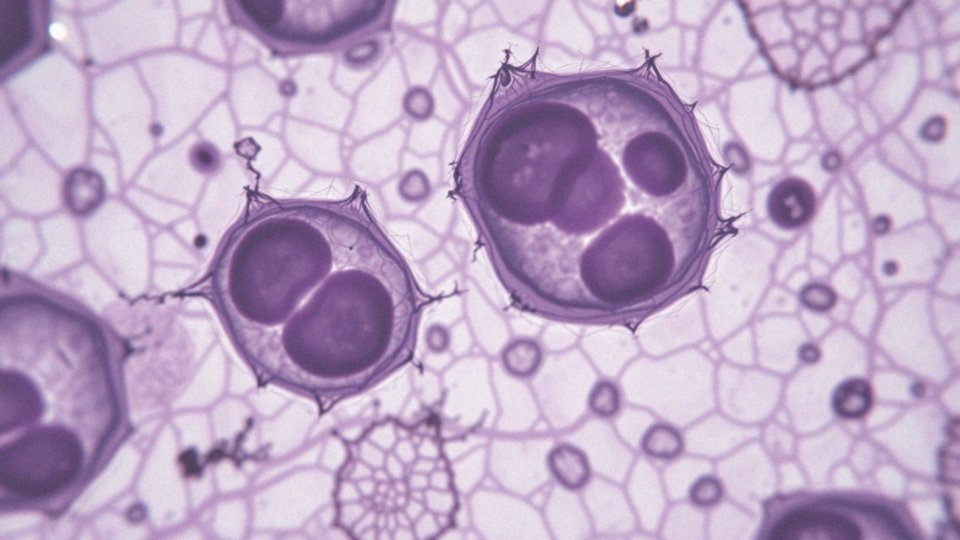
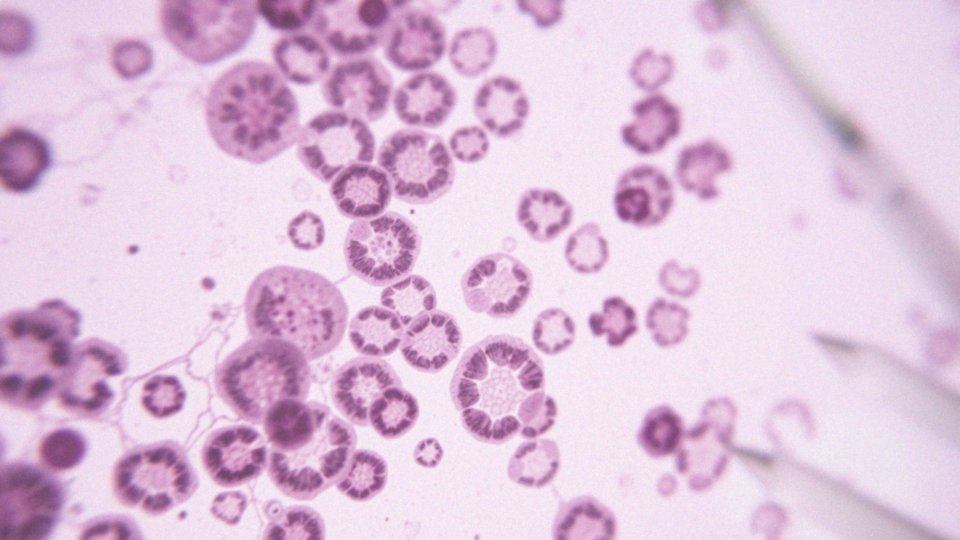
Spis treści
Co to są komórki atypowe?
Komórki atypowe to te, które wykazują nieprawidłowe cechy budowy. Zazwyczaj charakteryzują się:
- powiększonymi jądrami,
- nieregularnym kształtem,
- polimorfizmem – różnorodnością w rozmiarze i formie,
- zwiększoną liczbą jąder,
- nieprawidłowościami w strukturze chromatyny, takimi jak hyperchromatoza i heterochromazja,
- nieregularnymi pogrubieniami błon komórkowych.
Obecność takich komórek może sugerować zmiany nowotworowe lub stany przedrakowe, często związane z infekcjami czy podrażnieniami. Warto jednak pamiętać, że nie każda komórka atypowa oznacza nowotwór – każda komórka nowotworowa będzie miała cechy atypowe. Komórki atypowe pojawiają się w takich sytuacjach jak:
- dysplazje,
- stany zapalne,
- reakcje na czynniki zewnętrzne.
Regularne badania cytologiczne są kluczowe dla ich wykrywania oraz monitorowania potencjalnych zmian w organizmie.
Jakie są rodzaje komórek atypowych?
W dziedzinie cytologii możemy spotkać kilka rodzajów komórek atypowych, które klasyfikujemy w różnorodne kategorie. Oto najważniejsze z nich:
- Atypowe komórki nabłonka płaskiego (ASC):
- ASC-US (atypowe komórki nabłonka płaskiego o nieokreślonym znaczeniu): te komórki same w sobie nie wskazują na nowotwór, ale konieczne jest przeprowadzenie dalszych badań diagnostycznych,
- ASC-H (atypowe komórki nabłonka płaskiego, gdzie nie możemy wykluczyć zmian HSIL): w tym przypadku istnieje większe ryzyko złośliwości, co także wymaga dodatkowej oceny.
- Atypowe komórki gruczołowe (AGC): ich obecność może sugerować problemy związane z gruczołami szyjki macicy, co zasługuje na szczególną uwagę.
- Mezenchymalne komórki atypowe: te komórki mogą być obecne w rozmaitych tkankach i różnią się od typowych komórek dla danej lokalizacji. Ich występowanie może być związane z różnymi patologiami.
Wszystkie wymienione komórki mogą wystąpić w wyniku rozmaitych zmian w organizmie, takich jak stany zapalne, infekcje lub nowotwory. Dlatego ich szczegółowa analiza jest kluczowa dla ustalenia ich klinicznego znaczenia.
Jakie są przyczyny występowania komórek atypowych?
Komórki atypowe mogą pojawiać się z różnych powodów. Najczęściej ich występowanie wiąże się z:
- infekcjami wirusowymi, szczególnie z wirusem brodawczaka ludzkiego (HPV), który zwiększa ryzyko wystąpienia raka szyjki macicy,
- stanami zapalnymi, które mogą prowadzić do zmian w budowie komórek, przez co stają się one atypowe,
- reakcjami na mechaniczne oraz chemiczne podrażnienia, na przykład kontakt z drażniącymi substancjami.
Ważne jest, aby pamiętać, że obecność komórek atypowych zazwyczaj sygnalizuje procesy nowotworowe lub stany przedrakowe, przez co wymaga starannej diagnostyki. Jakiekolwiek wykrycie tych komórek powinno skłaniać do przeprowadzenia dalszych badań, aby określić ich źródło i wykluczyć poważniejsze schorzenia. Regularne badania cytologiczne odgrywają kluczową rolę w identyfikacji oraz monitorowaniu takich zmian.
Czy infekcje mogą prowadzić do wystąpienia komórek atypowych?
Infekcje, zwłaszcza te spowodowane wirusem brodawczaka ludzkiego (HPV), mogą prowadzić do powstania komórek o nietypowej budowie. HPV stanowi kluczowy czynnik ryzyka dla rozwoju dysplazji, która z kolei może przekształcić się w nowotwór szyjki macicy.
Podczas zakażenia wirusem w komórkach nabłonka szyjki macicy zachodzą różnorodne nieprawidłowości. Te zmiany są przyczyną obecności atypowych komórek w wynikach badań cytologicznych. Tego rodzaju zjawisko jest skutkiem wpływu wirusa na mechanizmy regulujące cykl komórkowy, co prowadzi do dysregulacji oraz powstawania atypii.
Warto również zauważyć, że infekcje wirusowe często idą w parze z procesami zapalnymi, co dodatkowo utrudnia diagnostykę. Badania cytologiczne odgrywają więc fundamentalną rolę w rozpoznawaniu tych nieprawidłowości. Gdy odkryte zostaną komórki atypowe, niezbędne staje się dalsze monitorowanie oraz diagnostyka. Takie działania mają na celu ocenę potencjalnego ryzyka nowotworowego.
Regularne kontrole medyczne są niezwykle istotne dla wcześniejszego wykrycia zmian, co znacząco zwiększa szanse na skuteczne leczenie i zapobieganie rozwojowi choroby.
Jakie znaczenie ma badanie cytologiczne w identyfikacji komórek atypowych?
Badanie cytologiczne odgrywa niezwykle istotną rolę w identyfikacji komórek atypowych. Dzięki tej analizie można wcześniej wychwycić nieprawidłowości w szyjce macicy, co jest ogromnym krokiem ku zdrowiu. Ocena struktury i funkcji komórek z próbki dostarcza cennych informacji, które mogą wskazywać na potencjalne zmiany przedrakowe lub rakowe.
Jeśli na przykład zdiagnozowane zostaną:
- atypowe komórki nabłonka płaskiego (ASC),
- gruczołowego (AGC),
niezbędne jest skierowanie pacjentki na dalsze prace diagnostyczne, takie jak kolposkopia połączona z biopsją.
Dane statystyczne jasno pokazują, że regularne badania cytologiczne znacząco zmniejszają ryzyko zachorowania na raka szyjki macicy. W krajach, gdzie dostęp do badań przesiewowych jest dobrze zorganizowany, wskaźniki zachorowalności na ten nowotwór są wyraźnie niższe.
Wczesne wykrycie komórek atypowych otwiera drogę do skutecznych działań terapeutycznych, co w konsekwencji poprawia rokowania zdrowotne. Po pozytywnych wynikach badań cytologicznych pacjentki często są zachęcane do bieżącego monitorowania swojego zdrowia. Natomiast w przypadku wykrycia atypowych komórek konieczne są dodatkowe badania i analizy.
Zatem identyfikacja komórek atypowych podczas badania cytologicznego jest kluczowym elementem w diagnostyce oraz w zarządzaniu leczeniem, które ma na celu zminimalizowanie ryzyka rozwoju nowotworów szyjki macicy.
Co mogą oznaczać atypowe komórki w wyniku badania?
Wykrycie atypowych komórek w badaniu cytologicznym może sugerować różnorodne problemy zdrowotne, które wymagają szczegółowego zbadania przez specjalistę. Mogą one wskazywać na:
- łagodne zmiany,
- reakcje zapalne,
- poważniejsze schorzenia, takie jak dysplazja,
- nowotwór, w tym rak szyjki macicy.
Tego rodzaju nieprawidłowości często sugerują, że układ odpornościowy może nie radzić sobie z patologiami, co może być wynikiem infekcji, zwłaszcza wywołanej wirusem HPV, lub wpływów zewnętrznych. Cytologia ma kluczowe znaczenie w identyfikacji takich zmian. Gdy lekarz zidentyfikuje obecność komórek atypowych, niezbędne są dalsze analizy, takie jak:
- kolposkopia,
- biopsja.
Te dodatkowe badania pozwalają na dokładną ocenę zmian dysplastycznych oraz oceniają ryzyko rozwoju nowotworu. Wczesne wykrycie takich nieprawidłowości znacząco zwiększa szansę na skuteczne leczenie, co może zminimalizować ryzyko wystąpienia nowotworów. Regularne badania cytologiczne oraz ich systematyczne monitorowanie są niezbędne dla wczesnej diagnostyki i podjęcia odpowiednich działań terapeutycznych, co może uratować życie wielu kobietom.
Co w przypadku wyników ASC-US i ASC-H w badaniach cytologicznych?
Wyniki badań cytologicznych, takie jak ASC-US (atypowe komórki nabłonka płaskiego o nieokreślonym znaczeniu) oraz ASC-H (atypowe komórki nabłonka płaskiego, gdzie nie można wykluczyć zmian HSIL), wymagają starannej analizy oraz podjęcia odpowiednich działań diagnostycznych.
ASC-US wskazuje na obecność atypowych komórek, co może sugerować pewne nieprawidłowości, chociaż nie są one na tyle wyraźne, aby jednoznacznie określić stan przedrakowy. W związku z tym, zaleca się wykonanie testu na obecność DNA wirusa HPV, który jest związany z ryzykiem dysplazji. Natomiast wynik ASC-H sygnalizuje większe prawdopodobieństwo wystąpienia zmian przedrakowych.
W takim przypadku konieczne staje się przeprowadzenie kolposkopii z biopsją. Ta procedura umożliwia szczegółową ocenę szyjki macicy za pomocą specjalistycznego mikroskopu, co pozwala na identyfikację wszelkich nieprawidłowości. Oba wyniki podkreślają istotę dalszej oceny oraz monitorowania stanu zdrowia pacjentek.
Przeprowadzenie odpowiednich kroków diagnostycznych jest kluczowe dla skutecznego leczenia i ochrony zdrowia kobiet, a także dla minimalizacji ryzyka rozwoju nowotworów.
Jakie testy mogą być zalecane przy wykryciu komórek atypowych?

W sytuacji wykrycia komórek atypowych, zwłaszcza w trakcie analizy cytologicznej, niezwykle istotne jest przeprowadzenie dalszych badań diagnostycznych.
- zaleca się wykonanie testu HPV DNA, który pozwala ocenić obecność wirusa brodawczaka ludzkiego o wysokim ryzyku,
- zakażenie tym wirusem jest kluczowym czynnikiem ryzyka rozwoju nowotworów szyjki macicy,
- kolposkopia zyskuje na znaczeniu jako standardowa procedura,
- badanie to umożliwia szczegółową ocenę szyjki macicy pod powiększeniem, co z kolei pomaga w identyfikacji nieprawidłowych obszarów oraz wykonaniu biopsji do kolejnej analizy histopatologicznej,
- biopsja jest niezbędna, ponieważ pozwala na określenie charakteru zmian oraz ich potencjalnego ryzyka.
Coraz częściej wprowadzane są także testy mRNA HPV, które dostarczają cennych informacji o aktywności wirusa oraz jego relacji z nieprawidłowościami komórkowymi. Takie podejście przyczynia się do lepszej oceny zdrowia pacjentki i umożliwia stworzenie skutecznego planu leczenia. Integralność każdego z tych badań ma kluczowe znaczenie, a ich odpowiednia interpretacja może znacząco wpłynąć na podejmowane decyzje terapeutyczne.
Jakie są konsekwencje wykrycia komórek atypowych?
Konsekwencje wykrycia komórek atypowych są zróżnicowane w zależności od rodzaju stwierdzonej atypii, jak na przykład:
- ASC-US,
- ASC-H,
- AGC.
W przypadku ASC-US, obecność takich komórek nie zawsze musi sygnalizować nowotwór. Może to wymagać dalszej diagnostyki, na przykład wykonania testu HPV DNA, który pomaga ocenić ryzyko wystąpienia dysplazji. Natomiast ASC-H wskazuje na wyższe ryzyko złośliwości, co obliguje do przeprowadzenia kolposkopii oraz biopsji, aby dokładniej ocenić sytuację. Gdy pojawiają się zmiany przedrakowe, takie jak CIN, konieczne jest wdrożenie odpowiednich metod leczenia, w tym chirurgii.
W sytuacji stwierdzenia nowotworu szyjki macicy pacjentka jest kierowana do specjalistycznej opieki onkologicznej. To kluczowy element w prognozowaniu dalszego rozwoju sytuacji. Każdy przypadek wymaga indywidualnego podejścia i dokładnej analizy. Zwykle także wiąże się to z konsultacjami u lekarzy oraz kompleksową opieką medyczną.
Ważne jest, aby pacjentki były świadome potencjalnych konsekwencji swoich zdrowotnych decyzji. Powinny podejmować odpowiednie kroki na rzecz swojego zdrowia. Regularne badania oraz dalsza diagnostyka są niezbędne, by w porę wykryć ewentualne zmiany złośliwe oraz zapewnić skuteczne leczenie.
Jakie działania podejmowane są po wykryciu komórek atypowych?
Kiedy natrafiamy na komórki atypowe, wdrażamy różnorodne, konkretne działania. Wybór metod zależy od tego, jaki rodzaj atypii został wykryty oraz od wyników przeprowadzonych badań dodatkowych.
Przykładowo:
- w przypadku ASC-US, jeżeli nie stwierdzono obecności wirusa HPV, rekomenduje się powtórne badanie cytologiczne po upływie roku,
- natomiast gdy test na HPV DNA jest dodatni lub jeśli diagnostyka ujawnia ASC-H, wówczas wykonujemy kolposkopię z biopsją.
Badanie to umożliwia precyzyjną ocenę szyjki macicy oraz identyfikację ewentualnych zmian przedrakowych. Jeśli podczas kolposkopii zauważymy zmiany, takie jak CIN, może być konieczne wprowadzenie odpowiedniego leczenia, w tym zabiegów chirurgicznych. Takie działania mają na celu nie tylko monitorowanie zdrowia pacjentki, ale także ograniczanie ryzyka rozwoju raka szyjki macicy.
Dodatkowo, regularne kontrole oraz bliska współpraca z lekarzem są niezmiernie ważne dla skutecznej diagnostyki. Kluczowe jest również, aby pacjentki były świadome możliwych konsekwencji zdrowotnych oraz właściwego postępowania terapeutycznego po wykryciu komórek atypowych. Zrozumienie tych aspektów ułatwi podejmowanie świadomych decyzji dotyczących zdrowia.
Jakie są metody leczenia związane z komórkami atypowymi?
Leczenie komórek atypowych jest ściśle związane z stopniem zaawansowania zmian oraz ich specyfiką. W kontekście zmian przedrakowych, takich jak dysplazja szyjki macicy (CIN), istotne są różne podejścia terapeutyczne:
- LEEP (Pętla elektrokoagulacyjna) – ta technika, oparta na elektryczności, umożliwia nie tylko usunięcie nieprawidłowych komórek, ale także diagnostykę dzięki pobraniu tkanki do badania histopatologicznego,
- Krioterapia – polega na zamrażaniu zmienionych komórek, co skutkuje ich zniszczeniem. Jest to małoinwazyjna procedura, idealna w początkowych stadiach zmian przedrakowych,
- Laseroterapia – w trakcie tego zabiegu używa się lasera do precyzyjnego usunięcia obszarów objętych patologią, minimalizując przy tym uszkodzenia zdrowej tkanki,
- Konizacja – ta technika angażuje wycięcie stożkowego fragmentu szyjki macicy i jest wykorzystywana w przypadku bardziej rozbudowanych zmian w celu skutecznego usunięcia potencjalnie złośliwych komórek.
W przypadku bardziej zaawansowanego raka szyjki macicy wdrażane są kompleksowe metody terapii. Obejmują one chirurgię – w tym histerektomię, radioterapię oraz chemioterapię. Te strategie mogą być realizowane jako samodzielne terapie lub w ramach leczenia skojarzonego, mającego na celu zarówno walkę z nowotworem, jak i minimalizację ryzyka nawrotów choroby. Kluczowe jest regularne monitorowanie pacjentek po zabiegach, co pozwala na ocenę efektywności leczenia oraz zapobieganie ewentualnym powikłaniom.
Jak wygląda obserwacja pacjentek z komórkami atypowymi?
Obserwacja kobiet z atypowymi komórkami odgrywa kluczową rolę w wczesnym wykrywaniu zmian nowotworowych. Regularne badania oraz ocena ogólnego stanu zdrowia są niezbędne w tym procesie. Pacjentki poddawane są cyklicznym badaniom cytologicznym, które umożliwiają zidentyfikowanie nieprawidłowości w szyjce macicy.
Częstotliwość tych analiz uzależniona jest od rodzaju wykrytych komórek oraz wcześniejszych wyników. Istotnym narzędziem w diagnostyce jest kolposkopia. Ta procedura pozwala lekarzowi na dokładne obejrzenie szyjki macicy w powiększeniu oraz pobranie próbek do dalszego badania histopatologicznego.
Dodatkowo, przeprowadza się test HPV DNA, aby ocenić ryzyko zakażenia wirusem brodawczaka ludzkiego, często związanym z obecnością komórek atypowych. Długotrwała obserwacja jest niezbędna do wykrycia potencjalnej progresji zmian, co umożliwia szybką interwencję terapeutyczną.
W przypadku zdiagnozowania niebezpiecznych zmian, takich jak dysplazja, wdrażane są odpowiednie metody leczenia, w tym chirurgia czy diatermia. Takie podejście nie tylko monitoruje stan zdrowia pacjentek, ale także aktywnie przeciwdziała rozwojowi nowotworów, co znacząco zwiększa ich szanse na zdrowie.
Dlaczego ważne są konsultacje lekarskie po wykryciu atypowych komórek?
Konsultacje lekarskie po wykryciu nietypowych komórek odgrywają kluczową rolę w zapewnieniu odpowiedniej opieki medycznej. Specjaliści szczegółowo badają wyniki analiz w kontekście historii zdrowotnej pacjentki, co przyczynia się do bardziej precyzyjnej diagnostyki.
W momencie, gdy stwierdza się obecność komórek atypowych, istotne staje się określenie ryzyka ich rozwoju, w tym ryzyka wystąpienia raka szyjki macicy. W trakcie wizyty lekarz szczegółowo omawia wyniki z pacjentkami i sugeruje dalsze badania, takie jak:
- kolposkopia,
- badania laboratoryjne,
- monitorowanie stanu zdrowia.
To istotne badanie umożliwia dokładną ocenę ewentualnych zmian w szyjce macicy. Co więcej, dzięki indywidualnemu podejściu do pacjentki, lekarz ma możliwość dostosowania leków oraz terapii do jej specyficznych potrzeb. Wizyty kontrolne są niezbędnym elementem nadzorowania zdrowia, ponieważ pozwalają na wczesne wychwytywanie potencjalnych nieprawidłowości.
Edukacja pacjentek dotycząca ich stanu zdrowia oraz możliwych wyzwań jest kluczowa. Świadomość o typach atypowych komórek razem z ich potencjalnymi konsekwencjami ma fundamentalne znaczenie dla skuteczności terapii. Regularne konsultacje lekarskie stanowią więc nieodzowny element diagnostyki i leczenia, zwiększając szanse na pomyślne wyleczenie i poprawiając perspektywy zdrowotne.
Jakie są zmiany dysplastyczne i ich związek z komórkami atypowymi?
Zmiany dysplastyczne odnoszą się do nieprawidłowości w komórkach nabłonka szyjki macicy, które mogą prowadzić do poważnych skutków, w tym do nowotworu. Klasyfikuję się je na trzy etapy:
- CIN 1,
- CIN 2,
- CIN 3.
W przypadku dysplazji dochodzi do pojawienia się atypowych komórek o nienaturalnej budowie, które są istotne w badaniach cytologicznych, ponieważ mogą wskazywać na ryzyko rozwoju raka szyjki macicy. Zmiany oznaczone jako CIN 2 czy CIN 3 wiążą się z wyraźnym wzrostem zagrożenia. Dlatego tak ważne są regularne badania cytologiczne, pozwalające na wczesne wykrycie tych nieprawidłowości.
Dzięki nim lekarze mogą szybko zareagować oraz wdrożyć skuteczne metody terapeutyczne. Zastosowanie specjalistycznej diagnostyki, takiej jak kolposkopia czy biopsja, daje możliwość precyzyjnego określenia charakteru zmian, co umożliwia ekspertom opracowanie odpowiednich strategii leczenia i monitorowania pacjentek. Taki proaktywny sposób działania może znacząco zredukować ryzyko rozwoju raka szyjki macicy.
Czym są zmiany śródnabłonkowe i jaki mają związek z komórkami atypowymi?
Zmiany śródnabłonkowe to nieprawidłowości, które występują w komórkach nabłonka szyjki macicy, pozostając ponad błoną podstawną. Można je klasyfikować na dwa główne typy:
- zmiany małego stopnia (LSIL),
- zmiany dużego stopnia (HSIL).
Często wiążą się one z obecnością komórek atypowych, takich jak ASC-US i ASC-H. W przypadku LSIL, dobrym znakiem jest to, że te zmiany zazwyczaj ustępują spontanicznie i często są związane z zakażeniem wirusem brodawczaka ludzkiego (HPV). Z kolei HSIL sygnalizuje wyższe ryzyko nowotworowe, co zmusza do przeprowadzenia bardziej szczegółowych badań oraz ewentualnych interwencji medycznych.
W cytologii, wykrycie komórek atypowych może zapowiadać ryzyko rozwoju dysplazji lub nowotworów. Kiedy lekarze zauważają ich obecność, zalecają dodatkowe badania, takie jak kolposkopia czy testy w kierunku HPV. Te analizy pomagają w ocenie poziomu zagrożenia i podejmowaniu odpowiednich działań terapeutycznych.
Systematyczne monitorowanie stanu zdrowia kobiet jest niezwykle istotne, ponieważ umożliwia wczesne wykrywanie nowotworów szyjki macicy oraz podejmowanie właściwych działań w celu ich zwalczania.